Пациент ослеп на один глаз (или на оба) сразу после операции с общей анестезией. Что делать? Куда копать?
По данным литературы, послеоперационная потеря зрения может настигать пациента от момента сразу после операции до периода в течение нескольких дней после операции. Это бывает у взрослых и у детей. Может происходить потеря части поля зрения, может происходить ухудшение остроты зрения, а может случиться их сочетание. Слепота или частичная слепота может быть как односторонней, так и двусторонней. Острота зрения - от нуля до счёта пальцев. Острота зрения может частично восстанавливаться, но чаще прогноз плохой. Подробнее - далее.
Частота послеоперационной потери зрения и актуальность проблемы
Ухудшение зрения и слепота после общехирургических (в смысле неофтальмологических) операций с анестезией - встречается с частотой 0,05%-1%. (2)
Частота постоперационной потери зрения по данным другой статьи - 0,028-0,2%. Риски выше при более длительных вмешательствах. (7)
Возможные причины потери зрения после общехирургических операций
Потеря зрения после операции описана в хирургии позвоночника, кардиохирургии, и хирургии шеи и головы, а также в акушерской хирургии после кесарева сечения. Типичными причинами являются ишемическая нейропатия зрительного нерва, окклюзия центральной артерии сетчатки или её ветви, и корковая слепота. (8)
В обзоре из 15 случаев ухудшения зрения после спинальной хирургии - 13 произошло по большей части в результате компрессии. Непосредственной причиной ухудшения зрения являлись окклюзия центральной артерии сетчатки (9 случаев), тромбоэмболия внутренней сонной артерии, связанная с поворотом головы в одну сторону, что в свою очередь влекло за собой одностороннюю ишемическую нейропатию зрительного нерва (4 случая). Последние 4 случая - потенциально обратимы. (3)
Задняя ишемическая нейрооптикопатия. Одна из работ описала длительную операцию на позвоночнике (в течение 8 часов) в прон-позиции. После операции - двусторонняя полная слепота. Причиной названа острая гипоперфузия ретробульбарных зрительных нервов (повлекшая за собой двустороннюю заднюю ишемическую нейропатию). Сопутствующими симптомами были периорбитальный отёк и хемоз. (1)
Окклюзия центральной артерии сетчатки и офтальмоплегия. Спинальная хирургия в прон-позиции повлекла за собой необычное сочетание окклюзии центральной артерии сетчатки с офтальмоплегией. В данном случае подвижность глаза и век восстановилась, но потеря зрения сохранялась. (4)
Сочетанная окклюзия центральной артерии и вены сетчатки. Индийские врачи описывают случай послеоперационной потери зрения после кесарева сечения (сочетанная окклюзия центральных артерии и вены сетчатки). (8)
Корковая слепота. Спустя 12 часов после хирургии поясничного отдела позвоночника мужчина 38 лет пожаловался на слепоту в обоих глазах. Томография и ангиография выявили двусторонний инфаркт затылочных доль головного мозга. Диагноз - корковая слепота. Авторы связывают это с прон-позицией при операции. (10)
Факторы риска по послеоперационной потере зрения
К факторам риска задней ишемической нейропатии относят гипотензию, анемию и отёк лица. (6)
Давление на область вокруг глазницы может быть способствующим фактором. (1)
Авторы одной из работ считают причиной атеросклероз, приём антигипертензивных лекарств и острую интраоперационную гипотензию. Дополнительными факторами риска по послеоперационной потере зрения определены пациенты с нарушениями артериального давления, кровообращения и микроциркуляции. (7)
Считается, что послеоперационная потеря зрения больше характерна для взрослых (и имеющих сопутствующие заболевания кровообращения) людей. Однако врачами из США Описан случай транзиторной (временной) корковой слепоты у ребёнка 11 лет в результате хирургии позвоночника. (9)
Описан другой случай операции ребёнка 9 лет на шейном отделе позвоночника в прон-позиции в течение 6,5 часов. Объём кровопотери составил 150-200 мл. Гемодинамика была стабильна. После операции выявлена полная слепота одного из глаз. Был подтверждён диагноз окклюзии глазной артерии (a.ophthalmica). Из находок - бледность ДЗН и тотальное сужение всех сосудов при бессимптомной сетчатке. Прогноз восстановления плохой. (2)
Потенциальное лечение послеоперационной слепоты.
Мерами лечения авторы одной из работ назвали экстренную коррекцию гипотензии и анемии. Это способно немного улучшить плохие прогнозы при задней ишемической нейропатии. (6)
Авторы ещё одной работы также считают, что незамедлительная коррекция анемии, артериальной гипотензии и гиповолемии - способна улучшить прогноз по зрению. (12)
Возможные перспективы по зрению в результате послеоперационной потери зрения
Касательно перспектив по зрению при ишемических нейропатиях зрительных нервов после операций на спине - в литературе описаны случаи улучшения остроты зрения. Однако в целом прогноз по зрению плохой.
Оперированная женщина после операции на поясничном отделе позвоночника жаловалась на двустороннюю потерю зрения и зрительные галлюцинации. Операция протекала 12 часов, была без особенностей. Кровопотеря - 2,5 литра. Острота зрения - счёт пальцев. Спустя месяц, острота зрения поднялась до 0,15-0,2 на обоих глазах. Диски зрительных нервов были бледными. Диагноз - задняя ишемическая нейропатия зрительного нерва.
Швейцарские авторы отметили улучшение зрения только в 3 из 11 случаев ишемической послеоперационной нейропатии. (12)
Описан случай восстановления остроты зрения при задней ишемической нейропатии зрительного нерва (приобретённой в результате хирургии позвоночника) со счёта пальцев до 0,7 через 6 недель. Однако дефект в поле зрения сохранялся. (14)
Возможные меры профилактики послеоперационной потери зрения
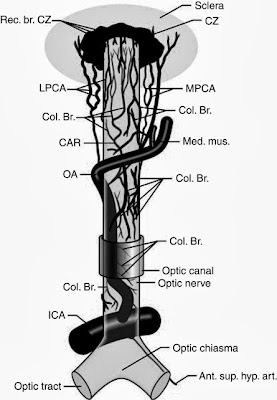
Начало, путь и ветви глазной артерии, включая задние цилиарные артерии, видимые сверху. Ant. sup. hyp. art.,
anterior superior hypophyseal artery; CAR, central retinal artery; Col.
Br., collateral branches; CZ, circle of Zinn and Haller; ICA, internal
carotid artery; LPCA, lateral posterior ciliary artery; MPCA, medial
posterior ciliary artery; OA, ophthalmic artery; Rec. br., recurring
branches. (c) Hayreh SS. ‘The central
artery of the retina. Its role in the blood supply of the optic nerve.’
Br J Ophthalmol 1963; 47: 651–63 (later reproduced in Pillanut and
colleagues77).